בתמונה חולה במצב קשה מגיע למחלקת טיפול נמרץ קורונה, בית החולים איכילוב
"אתה צעיר".
אלו המילים היחידות שיצאו לי מהפה כשהוא שאל אותי בפעם השנייה מה יקרה לו.
הוא הגיע אלינו מהמחלקה, הדרדר נשימתית והיה זקוק להשגחה צמודה של טיפול נמרץ. היה על Airvo (מערכת תמיכה נשימתית שמזרימה אוויר מועשר בחמצן בשילוב לחות וחום) מאה אחוז חמצן, ומעליה מסכת Reservoir (מסכת חמצן עם שקית העשרה שמזרימה עד 100% חמצן) גם היא על מאה אחוז חמצן.
כשהיה נינוח הוא שמר על סטורציה (ריווי חמצן בדם) של 85%.
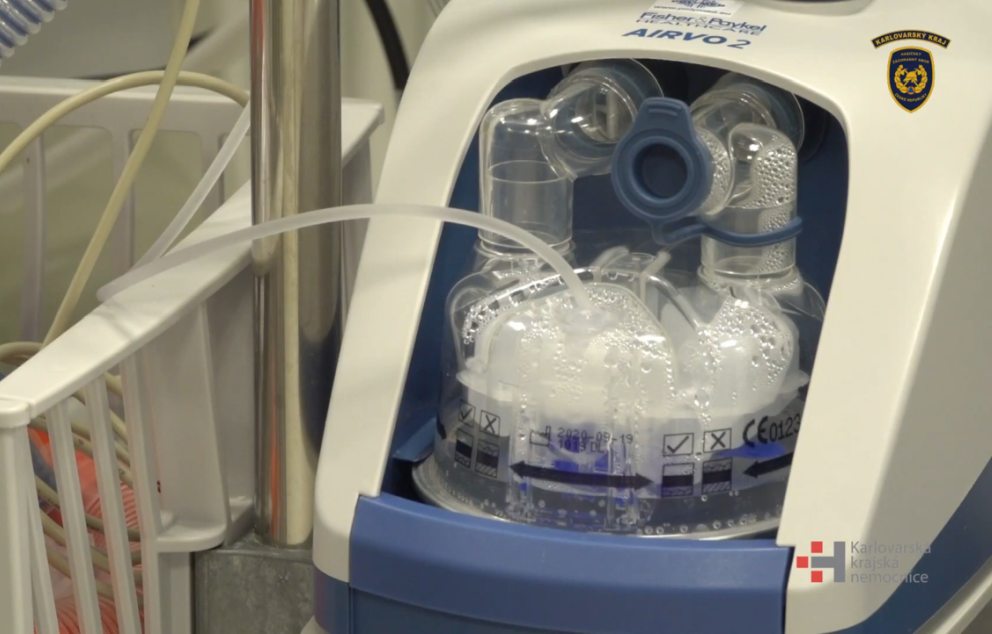
מערכת צינורית אף בזרימה גבוהה (Airvo), בית החולים קרלובי וארי, צ'כיה
להישאר רגוע ולהתרכז בנשימות
נוחות, להישאר רגוע ולהתרכז בנשימות – זה שם המשחק בשלבים האלה. כמה זמן כבר אפשר לשכב בלי לזוז? יום? יומיים? שבוע?
תארו לכם שכל תזוזה שלכם גורמת לכם לכזה מאמץ ובמקביל אתם מתקשים לנשום כדי לפצות על המאמץ הזה. דמיינו לכם כאבי גב מטורפים מחוסר תזוזה.
יחידות טיפול נמרץ קורונה לא נבנו כמו יחידת טיפול נמרץ רגילה. אין חדרים; המיטות יחסית צמודות אחת לשנייה; רעש נוזל ממטופל אחד לשני; אי אפשר לכבות את האור לאחד מבלי לכבות לכל היחידה. נוחות אין.
איך נרגעים במצב כזה? איך אפשר להתרכז בנשימות כשמכונה אחת דוחפת אוויר לתוך הנחיריים ומעליה מולבשת עוד מסכה שנותנת עוד חמצן. תוך זמן קצר הנחיריים שורפות והפה מתייבש. הוא ביקש לשתות מים כל הזמן. נתתי כמה שיכולתי. מטופלים נדרשים להיות בצום לפני פרוצדורה רפואית ואיתו היה חשש מתמיד שיקרוס ויונשם, לכן נדרש להיות בצום כל העת. הוא לא יתייבש כי הוא מקבל נוזלים בעירוי אבל למטופלים בהכרה לא נכניס קטטר, אז יוצא שהוא צריך להשתין הרבה. לשירותים הוא לא יכול ללכת כי כל תזוזה שלו גורמת לו למאמץ, להגברת קצב הנשימות ולאיבוד סטורציה, אז הוא משתין לתוך בקבוק במיטה. לפעמים הוא מפספס קצת ונוזל שתן על המיטה וצריך להחליף מצעים. כשלא נוח אי אפשר להתרכז בלנשום.
המשך ההדרדרות
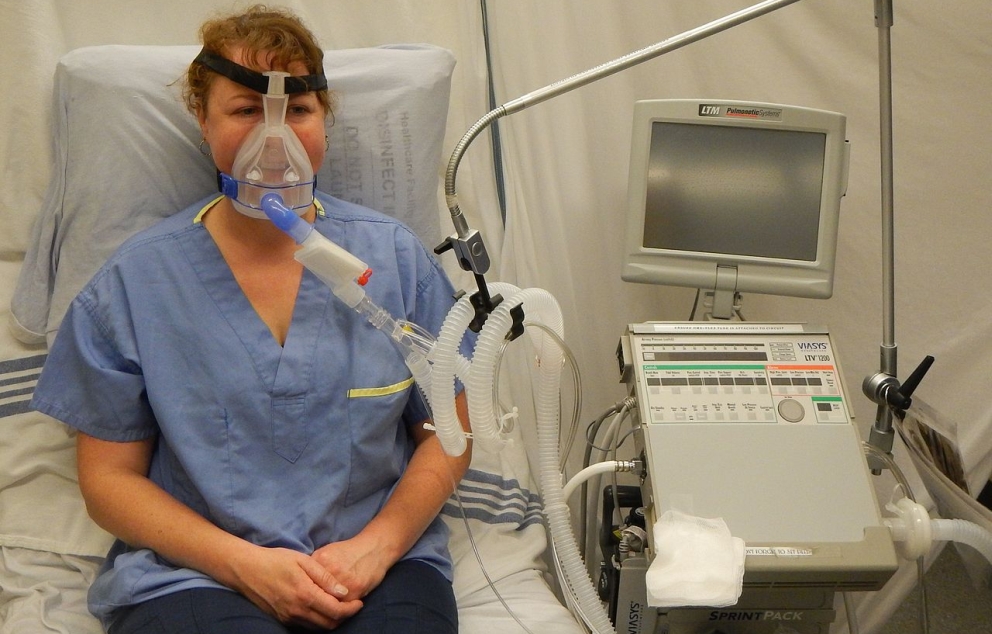
קצב הנשימות מתגבר ומתגבר, קרוב ל-50 לדקה (מבוגר בריא נושם 12 עד 20 נשימות בדקה במצב מנוחה –חולה קורונה נחשב במצב קשה מקצב של 30 נשימות בדקה). הגוף לא מקבל חמצן. הוא נכנס לחוסר שקט. אני מבקש שינסה לשכב על הבטן. אני יודע שזה יעזור לו. הוא מנסה ולא מצליח לשכב כך ליותר מכמה דקות. כל הגוף כואב לו. הוא מנסה לשים מסכת BiPAP (מסכת נשימה המפעילה לחץ אוויר כדי להקל על הנשימה) אבל לא יכול לנשום דרכה ומוריד אותה.
אני לוקח גזים מהעורק. FiO2 47% (מידת נפח החמצן הנשאף לריאות – אצל אדם בריא ה-FiO2 נע בין 80% ל-100%). בודק שכל הציוד מוכן להנשמה, עובר על הרשימה בראש, מבקש שישלימו חוסרים בערכות שהכנו מראש. גלי התחלואה הקודמים לימדו אותנו להיות ערוכים לכל דבר. הכול בהישג יד – למזלי עבד איתי צוות מיומן. כל אחד יכול לנהל אינטובציה (צנרור קנה) בעצמו.
קראתי לרופא, הראיתי לו את הגזים. הרופא ביקש ממנו לנסות לנשום עמוק יותר, להירגע. אני תמיד מופתע מהאפקט שיש לרופאים על מטופלים. הוא באמת נרגע והסטורציות עולות במעט. בצד הרופא שואל אותי אם הכול מוכן. שנינו יודעים על מה מדובר ואיך נסיים את המשמרת.
לא הרבה זמן אחרי, המטופל החליט שמסכת החמצן מפריעה לו לנשום והוא חייב להוריד אותה רק לרגע, רק כדי לנשום טיפה. ברגע שהוריד אותה הסטורציה שלו נפלה באופן דרסטי. מיהרתי לשים לו את המסכה על הפנים ושאלתי למה הוריד. אמר שהוא נחנק.
הייתה שנייה אחת שהמבטים שלנו הצטלבו. ראיתי מצוקה של מישהו שמחפש לקום וללכת, שלא ברור לו איפה הוא נמצא, שלא מבין מה הוא עושה פה. אז המבט שלו נעלם וחיפש מקום אחר להתמקד בו. אחותו טלפנה ושאלה מה שלומו, הרופא הסביר לה את המצב. היא ביקשה שיעדכנו אותה בכל רגע.
מסכת BiPAP, בית החולים המחוזי של מזרח קוטנאי, קנדה
אינטובציה
עכשיו הייתי כל הזמן לידו, מחזיר את המסכה כשהוא מוריד אותה. דקות ארוכות. שיפור קל בסטורציה. ואז שוב הדרדרות. לקחתי שוב גזים, FiO2 42%. שלחתי לרופא, אמרתי לו שהמטופל נכנס לחוסר שקט, קשה להשגיח עליו ויגיע הרגע שנאבד שליטה על המצב, עדיף לנו לפעול ולהנשים כשעוד יש לנו שליטה חלקית.
הרופא נכנס, הסביר לו שאנחנו נצטרך להנשים אותו. עם קושי רב לדבר הוא שאל את הרופא אם הוא ימות. הרופא אמר לו שאנחנו נעשה הכול כדי שזה לא יקרה ושאנחנו מנשימים אותו כדי לתת מנוחה לגוף שיוכל להשתקם. אז הוא שאל אותי מה יקרה לו. חשבתי מה לענות, עם כל מה שעברתי מאז שפתחו את היחידה.
אף פעם לא הייתה לי תשובה מוכנה לשאלה הזאת. הוא שאל אותי שוב, וכל מה שיצא לי מהפה הוא "אתה צעיר".
לא אמרתי שהכול יהיה בסדר כי למדתי עם אחרים, בדרך הכואבת, שרוב הפעמים לא יהיה בסדר.
"אתה צעיר". זה הכול.
כולנו מסביב למיטה, הרופא בראש המיטה, כולם מוכנים. הוא ביקש שנשלח הודעה לאחותו. לא אמר מה לכתוב. הגשתי לו את הטלפון וביקשתי שידבר איתה. הוא סירב. בין נשימה לנשימה כשהוא מנסה לקחת כמה שיותר אוויר, אמר שהוא לא רוצה להדאיג אותה. התעקשתי שיטלפן אליה.
הגשתי לו את הטלפון, בבקשה טלפן לאחותך. דחפתי לו את הטלפון ביד אבל הוא לא לקח אותו. הסתכלתי על הרופא, מבט של אין מה לעשות, וצריך להנשים כבר כי המצב נהיה גרוע יותר ויותר. הסברתי לו שהוא יורדם עוד רגע ולא ירגיש כלום.
הרדמנו והנשמנו.
הכול נרגע. שיפור קל בגזים.
כשהתחלתי לסדר את המקום, חשבתי על המסלול שאני שותף לו. מטופל מגיע אלינו בהחמרה, אנחנו מדברים ומכירים אחד את השני, אחרי כמה ימים המצב מדרדר, הוא מונשם ולבסוף נפטר. זה קרה כבר כל כך הרבה פעמים מאז שפתחו את היחידה.
"אתה צעיר", אמרתי לו. זה הדבר היחיד שעלה לי לראש, מילים שחוזרות ומהדהדות בראש שלי מאז. לא יודע אם הבין למה התכוונתי. אולי בכלל לא שמע אותי. אולי חשב שאני מתחמק מלתת לו תשובה.
הוא באמת היה צעיר.
ירדן זמיר (שם עט) הוא אח מוסמך במחלקת טיפול נמרץ קורונה בבית חולים גדול בארץ



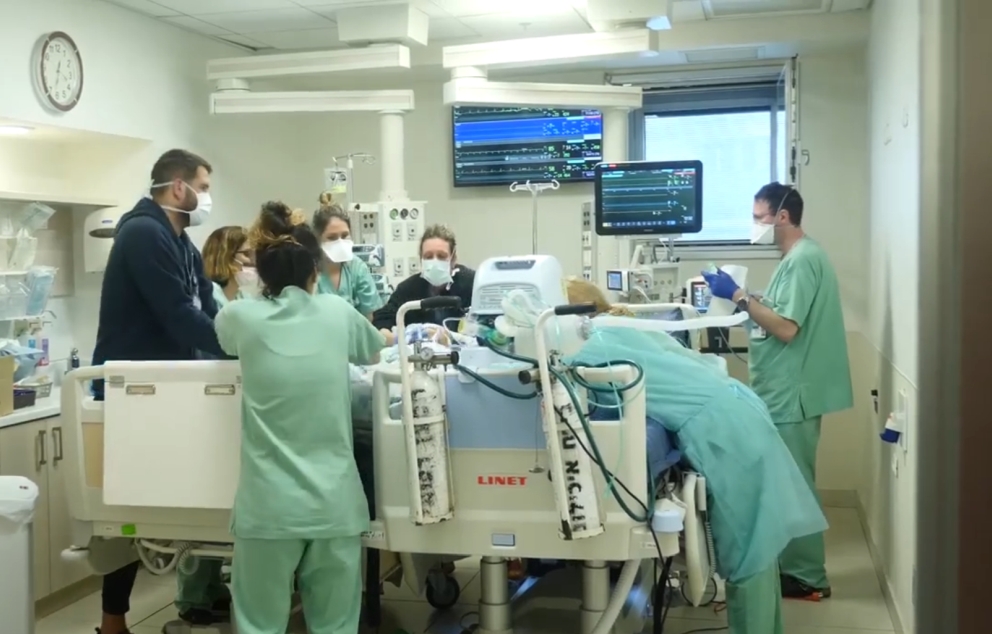

















אשריכם.
Report